第3回 2020年度診療報酬改定 常勤要件緩和で病院薬剤師に求められる役割


「医療従事者の負担軽減、医師等の働き方改革の推進」を重点課題に掲げた2020年度診療報酬改定。医療機関の薬剤師においても常勤配置要件などが見直されました。病棟薬剤業務実施加算ではハイケアユニットでの算定が可能とされたのもポイントです。
病棟業務以外では、ポリファーマシー対策や抗菌薬の適正使用、後発医薬品・バイオ後続品の使用促進など、薬剤師が主導する取り組みに関わる項目の見直しも多くなっています。さらに、医療機関と保険薬局との連携が、診療報酬と調剤報酬で足並みを揃えて評価されたことは注目すべき点でしょう。第3回目は、医療機関の薬剤師に関わる2020年度改定のポイントを整理します。
常勤配置要件の緩和で中小病院の病棟業務の評価を後押し
病棟薬剤業務はHCUにも拡大
医療機関の薬剤師にとって2020年度診療報酬改定は、それほど変化はないものの、総じて評価が引き上げられ、手応えのある改定だったのではないでしょうか。なかでも、病棟薬剤業務実施加算1、2ともに点数が上乗せされ、加算2の算定対象にハイケアユニット(HCU)が追加されたことは今改定の目玉の1つです(図1)。これにより、超急性期から急性期まで一貫して薬剤師が関わる環境が整いました。
図1 病棟薬剤業務実施加算の評価の充実
病棟薬剤業務実施加算1及び2について、評価を充実する。
現 行
病棟薬剤業務実施加算
- (1)病棟薬剤業務実施加算1(週1回) 100点
- (2)病棟薬剤業務実施加算2(1日につき) 80点
改定後
病棟薬剤業務実施加算
- (1)病棟薬剤業務実施加算1(週1回) 120点
- (2)病棟薬剤業務実施加算2(1日につき) 100点
病棟薬剤業務実施加算2の対象病棟に、ハイケアユニット入院医療管理料を追加する。
一方で、病棟薬剤業務実施加算を届け出ている病院は、全体の約2割と未だ限られている現状もあります。厚労省の調査によると、その理由として最も多くあがったのは「薬剤師の人数の不足」です。
そこで、今改定では「働き方改革」が重点課題となっていたこともあり、病棟薬剤業務実施加算の常勤配置が緩和されました。図2の通り、常勤薬剤師の2人以上の配置という要件が、1人については、週3日以上かつ週22時間以上の勤務を行う非常勤2人で代替することが認められたほか、医薬品情報管理室への常勤1人以上の配置要件も「院内からの相談に対応できる体制の整備」に変更されました。
この見直しは、薬剤管理指導料においても同様です。常勤薬剤師が少ない中小病院にとっては、これらの点数算定の追い風となることが期待されます。
図2 薬剤師の常勤要件の緩和
病棟薬剤業務実施加算及び薬剤管理指導料について常勤薬剤師の配置要件を緩和する。
現 行
病棟薬剤業務実施加算
- (1)当該保険医療機関に常勤の薬剤師が、2人以上配置されているとともに、病棟薬剤業務の実施に必要な体制がとられていること。
- (5)医薬品情報の収集及び伝達を行うための専用施設を有し、常勤の薬剤師が1人以上配置されていること。
改定後
病棟薬剤業務実施加算
- (1)当該保険医療機関に常勤の薬剤師が、2名以上配置されているとともに、病棟薬剤業務の実施に必要な体制がとられていること。なお、週3日以上かつ週22時間以上の勤務を行っている非常勤の薬剤師を2名組み合わせて常勤換算し常勤薬剤師数に参入することができる。ただし、1名は常勤薬剤師であることが必要。
- (5)医薬品情報の収集及び伝達を行うための専用施設を有し、院内からの相談に対応できる体制が整備されていること。
※薬剤管理指導料についても同様。
常勤配置要件緩和の懸念
ただ、常勤配置の縛りが緩和されることで懸念されることもあります。経営側の薬剤師の常勤雇用に対する意識の低下です。
それだけに、薬剤師の参加が必須なチーム医療や、その他薬剤関連業務において主導的に関わり、存在感を発揮することがより重要になると思われます。導入は見送られましたが、今回の改定で議論に上ったフォーミュラリーの作成・運用、後発医薬品やバイオ後続品の使用促進などによる医薬品コストの効率化など、経営に直結する分野への積極的な関与も1つの方法と考えられます。
なお、新型コロナウイルス感染症の患者受け入れに伴って、病棟薬剤業務実施加算について感染拡大防止のために病棟での滞在時間を制限しているなどの理由で、病棟業務の実施時間が週20時間相当に満たない病棟があっても当面の間は施設基準の変更の届け出を行う必要はない、といった弾力的な対応も行われています。詳しくは厚生労働省の事務連絡1)を参照ください。
引き上げ続く後発医薬品使用体制加算
下位区分は廃止し底上げ図る
後発品使用割合70%以上を評価
続いて個別項目を見ていきましょう。今改定では、医療機関における外来の調剤料と調剤技術基本料が20年ぶりに増点されました。ただ、これは院内での外来調剤を再び促すものというより、中央社会保険医療協議会での議論の流れから派生したおまけ程度のものととらえたほうが良いかもしれません。
後発医薬品(後発品)については、使用促進という方針に沿って前回に引き続き一般名処方加算1、2ともに引き上げられています。政府は、2020年9月までのできる限り早い時期に使用割合80%を達成することを目指すという方針を示しています。それに沿って後発医薬品使用体制加算も見直されてきましたが、今回は使用数量割合70%以上、80%以上、85%以上の3区分で加点した一方で、60%以上の区分を廃止し足きりラインを引き上げました。70%に満たない医療機関にとっては、使用薬剤の見直しが急務となりそうです。
バイオ後続品促すインセンティブも
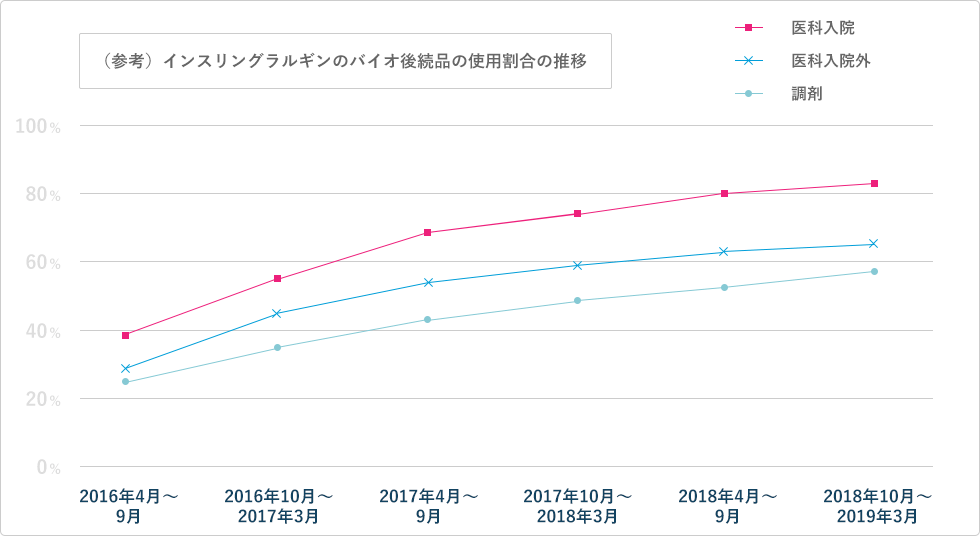
さらに、今改定ではバイオ後続品の情報提供について、初めてインセンティブがつきました。在宅自己注射指導管理料の対象となる、インスリン製剤やエタネルセプト製剤などの注射薬について、バイオ後続品に関する情報提供を行い患者さんの同意を得て導入した場合に「バイオ後続品導入初期加算」として評価されます(図3)。後発品の使用がだいぶ進んだため、今後はこのようにバイオ後続品に政策の軸足が移ることが予想されます。
図3 バイオ後続品に係る情報提供の評価
在宅自己注射指導管理料について、バイオ後続品に関する情報を患者に提供した上で、当該患者の同意を得て、バイオ後続品を導入した場合の評価を新設する。
-
在宅自己注射指導管理料
- (新)バイオ後続品導入初期加算 150点(月1回)
【算定要件】
バイオ後続品に係る説明を行い、バイオ後続品を処方した場合には、バイオ後続品導入初期加算として、当該バイオ後続品の初回の処方日の属する月から起算して3月を限度として、150点を所定点数に加算する。
【在宅自己注射指導管理料の対象となる注射薬のうち、バイオ後続品が薬価収載されているもの】
インスリン製剤、ヒト成長ホルモン剤、エタネルセプト製剤、テリパラチド製剤
ASTでは外来経口抗菌薬モニタリングを導入
そのほか、薬剤師と関わりが大きい抗菌薬適正使用支援加算では、抗菌薬適正使用支援チーム(AST)のモニタリング対象が入院だけでなく外来にも拡大されました(図4)。配点は変わりません。
日本において使用される抗微生物薬の約9割が経口抗菌薬2)であり、なかでも第3世代セファロスポリン系など広域抗菌薬の使用量が多いことが指摘されています。それらの処方の大半を占める外来において、急性気道感染症、急性下痢症の患者への経口抗菌薬の処方状況を把握することが求められたのは、妥当な流れといえるでしょう。なお、抗菌薬適正使用支援加算は、今改定で感染防止対策地域連携加算から感染防止対策加算1の加算へと変更になり、要件が一部見直されています。
図4 感染症対策・薬剤耐性対策の推進
-
抗菌薬適正使用支援チームの役割の拡充
施設基準について、抗菌薬適正使用支援チームがモニタリングを行うべき広域抗菌薬の拡充や、病院の外来における抗菌薬適正使用に関する支援を追加する等の見直しを行う。
感染防止対策加算1 抗菌薬適正使用支援チーム入院における対策 ・感染症治療の早期モニタリング
(広域抗菌薬の種類を拡充)
・主治医へのフィードバック
・微生物検査・臨床検査の利用の適正化
・抗菌薬適正使用の教育・啓発等(新)外来における対策 ・外来における急性気道感染症及び急性下痢症の患者への経口抗菌薬の処方状況を把握(年1回報告)
・院内研修及び院内マニュアルの作成にあたって、「抗微生物薬適正使用の手引き」を参考に、外来における抗菌薬適正使用の内容も含める(新)その他の要件 ・抗菌薬適正使用の推進に関する相談を受ける体制があることについて、感染防止対策加算の要件である定期的なカンファレンスの場を通じて他の医療機関に周知。
小児抗菌薬適正使用支援加算の見直し
小児の外来診療における抗菌薬の適正使用を推進する観点から、小児抗菌薬適正使用支援加算について、算定対象となる患者を3歳未満から6歳未満に拡大するとともに、月に1回に限り算定できることとする。
※小児かかりつけ診療料についても同様
ここまでのまとめ
- 超急性期から急性期まで一貫して薬剤師が関わる環境が整った
- 病棟薬剤業務実施加算推進のため常勤配置条件が緩和
- 後発品使用割合60%以上の加算は廃止
- バイオ後続品の推奨にはインセンティブも
- ASTでは外来の経口抗菌薬もモニタリング対象へ
連携に対する評価が院内外で増加
地域の薬局とは総合的な連携の評価も
摂食嚥下支援は多職種介入へ
今改定では、院内外の“連携”もキーワードになりました。最近では改定の度に多職種連携を促す評価が登場していますが、今改定でも摂食機能療法への多職種チーム介入を目的に摂食嚥下支援加算が新設されました。
摂食嚥下支援チームの役割は、週1回以上のカンファレンスや、嚥下造影などの結果に基づく摂食嚥下支援計画書の作成・見直しなどです。医師または歯科医師、言語聴覚士、管理栄養士などと並んで、専任で常勤薬剤師の参加が必要とされています(図5)。
また、参加は必須ではありませんが、「せん妄ハイリスク患者ケア加算」でも薬剤師の関わりが求められそうです。一般病棟などにおいて入院早期のせん妄のリスク評価や予防的介入を評価する加算ですが、せん妄リスクのある持参薬のチェックも想定されています。
図5 多職種チームによる摂食嚥下リハビリテーションの評価
摂食機能療法の加算の見直し
摂食嚥下障害を有する患者に対する多職種チームによる効果的な介入が推進されるよう、摂食機能療法の経口摂取回復促進加算について要件及び評価を見直す。
現 行
摂食機能療法
- 経口摂取回復促進加算1 185点
- 経口摂取回復促進加算2 20点
(治療開始日から6月を限度として摂食機能療法に加算)
【算定対象】- 鼻腔栄養を実施している患者(加算1のみ)
- 胃瘻を造設している患者
- 内視鏡嚥下機能検査又は嚥下造影を実施(月1回以上)
- 検査結果を踏まえ、多職種カンファレンスを実施(月1回以上)
- カンファレンスの結果に基づき、リハビリテーション計画の見直し、嚥下調整食の見直しを実施
- 専従の常勤言語聴覚士 1名以上
-
加算1:
胃瘻新設の患者 2名以上
鼻腔栄養又は胃瘻の患者の経口摂取回復率 35%以上 -
加算2:
胃瘻の患者の経口摂取回復率 30%以上
改定後
摂食機能療法
- 摂食嚥下支援加算 200点
(週1回に限り摂食機能療法に加算)
【算定対象】- 摂食嚥下支援チームの対応によって摂食機能又は嚥下機能の回復が見込まれる患者
- 摂食嚥下支援チームにより、内視鏡下嚥下機能検査又は嚥下造影の結果に基づいて、摂食嚥下支援計画書を作成
- 内視鏡嚥下機能検査又は嚥下造影を実施(月1回以上)
- 検査結果を踏まえ、チームカンファレンスを実施(週1回以上)
- カンファレンスの結果に基づき、摂食嚥下支援計画書の見直し、 嚥下調整食の見直し等を実施 等
-
摂食嚥下支援チームを設置
- 専任の常勤医師又は常勤歯科医師 *
- 専任の常勤薬剤師 *
- 専任の常勤看護師(経験5年かつ研修修了) *
- 専任の常勤管理栄養士 *
- 専任の常勤言語聴覚士 *
- 専任の歯科衛生士
- 専任の理学療法士又は作業療法士
- 入院時及び退院時の嚥下機能の評価等について報告
入院時支援加算では上位区分が登場
前回の改定でできた、入院前の患者情報などの把握や療養支援計画の立案、説明などを評価する「入院時支援加算」では、今回上位の区分が設けられました。「入院時支援加算1」は、これまで必須とされていなかった服薬中の薬剤の確認や栄養状態の評価などを、入院日より前に行なった場合に算定できます。それに伴い、必要に応じて薬剤師や管理栄養士と連携を図ることが求められています。
そのほか、精神科病棟の入院患者さんについて、在宅多職種との退院時カンファレンスを評価する精神科退院時共同指導料なども新設されています。薬剤師は参加必須職種ではありませんが、必要に応じて参加することとされ、関わりが増える可能性もあります。
ポリファーマシー対策は2段階評価に
一方、院外の保険薬局との連携が評価された点も注目されます。ポリファーマシー対策では、6種類以上の内服薬処方を入院中に2種類以上減薬した場合に算定できる「薬剤総合評価調整加算」を2段階に分けるとともに、それらの情報を退院時に薬局に提供することを評価する新たな加算もつくられました。
薬剤総合評価調整加算では、①医師、薬剤師、看護師など多職種によるカンファレンスでの総合的な評価と、処方内容の変更・中止などの取り組みを評価。この要件を満たしたうえで、②退院時処方で入院前に比べ内服薬が2種類以上減少した場合などに、薬剤調整加算を算定します(図6)。①②の要件を満たした場合に、従来と同じく計250点を算定できる仕組みです。
図6 入院時のポリファーマシー解消の推進
入院時のポリファーマシーに対する取組の評価
現在は2種類以上の内服薬の減薬が行われた場合を評価しているが、これを見直し、①処方の総合的な評価及び変更の取組と、②減薬に至った場合、に分けた段階的な報酬体系とする。
現 行
- 薬剤総合評価調整加算(退院時1回) 250点
- (1)入院前に6種類以上の内服薬が処方されていた患者について、処方の内容を総合的に評価及び調整し、退院時に処方する内服薬が2種類以上減少した場合
- (2)精神病床に入院中の患者であって、入院前又は退院1年前のいずれか遅い時点で抗精神病薬を4種類以上内服していたものについて、退院日までの間に、抗精神病薬の種類数が2種類以上減少した場合その他これに準ずる場合 ※
改定後
- ①薬剤総合評価調整加算(退院時1回) 100点
- ア患者の入院時に、関連ガイドライン等を踏まえ、特に慎重な投与を要する薬剤等の確認を行う。
- イアを踏まえ、多職種によるカンファレンスを実施し、薬剤の総合的な評価を行い、処方内容の変更又は中止を行う。
- ウカンファレンスにおいて、処方変更の留意事項を多職種で共有した上で、患者に対して処方変更に伴う注意点を説明する。
- エ処方変更による病状の悪化等について、多職種で確認する。
- ②薬剤調整加算(退院時1回) 150点
①に係る算定要件を満たした上で、次のいずれかに該当する場合に、更に所定点数に加算する。
- 退院時に処方する内服薬が2種類以上減少した場合
- 退院日までの間に、抗精神病薬の種類数が2種類以上減少した場合その他これに準ずる場合 ※
※ クロルプロマジン換算で2,000mg以上内服していたものについて、1,000mg以上減少した場合
医療機関から薬局に対する情報提供の評価
入院前の処方薬の内容に変更、中止等の見直しがあった場合について、退院時に見直しの理由や見直し後の患者の状態等を文書で薬局に対して情報提供を行った場合の評価を新設する。
退院時薬剤情報管理指導料
- (新)退院時薬剤情報連携加算 60点
処方変更・中止の情報を薬局に引き継ぎ
しかし、入院中に減薬できても、退院後に処方が元に戻ってしまうこともあります。そこで、入院中の処方変更内容とその理由、変更後の患者の状態などを、医療機関が薬局に文書で提供することを評価する「退院時薬剤情報連携加算」が新設されました。
入院中の処方変更の理由やその後の状況などを薬局と共有し、適正な処方のための介入につなぐことが目的です。退院時薬剤情報管理指導料を算定し、入院前の処方内容から変更・中止があった患者が対象で、患者または家族の同意が必要となります。
すでに実践している医療機関では、退院後の処方増が抑制される事例も見られていて、患者さんのメリットにつながることが期待されます。
外来がん化学療法では院内外の連携を評価
外来がん化学療法でも、薬局との連携を評価する「連携充実加算」が設けられました。「外来化学療法加算1」を算定している医療機関で、注射の抗がん剤を投与している患者さんのレジメンなどを他の医療機関や薬局と共有することや、薬局との連携体制の整備を総合的に評価した点数です(図7)。
なお、外来化学療法加算1に規定するレジメン委員会への管理栄養士の参加など、院内の管理栄養士との連携も要件とされています。今改定では、他の領域でも管理栄養士との連携が求められるようになっている点にも注目です。
図7 質の高い外来がん化学療法の評価
患者にレジメン(治療内容)を提供し、患者の状態を踏まえた必要な指導を行うとともに、地域の薬局薬剤師を対象とした研修会の実施等の連携体制を整備している場合の評価を新設する
外来化学療法加算1(抗悪性腫瘍剤を注射した場合)
- (新) 連携充実加算 150点(月1回)
- (1)化学療法の経験を有する医師又は化学療法に係る調剤の経験を有する薬剤師が、抗悪性腫瘍剤等の副作用の発現状況を評価するとともに、副作用の発現状況を記載した治療計画等の文書を患者に交付すること。 ※ 患者に交付する文書には、①実施しているレジメン、②レジメンの実施状況、③抗悪性腫瘍剤等の投与量、④主な副作用の発現状況、⑤その他医学・薬学的管理上必要な事項が記載されていること。
- (2)療養のため必要な栄養の指導を実施する場合には、管理栄養士と連携を図ること。
- (1)外来化学療法加算1に規定するレジメンに係る委員会に管理栄養士が参加していること。
-
(2) 地域の保険薬局等との連携体制として、次に掲げる体制が整備されていること。
- ア当該保険医療機関で実施される化学療法のレジメンをホームページ等で閲覧できるようにしておくこと。
- イ当該保険医療機関において地域の薬局薬剤師等を対象とした研修会等を年1回以上実施すること。
- ウ保険薬局等からのレジメンに関する照会等に応じる体制を整備備すること。また、当該体制について、ホームページや研修会等で周知すること。
- (3)外来化学療法を実施している医療機関に5年以上勤務し、栄養管理(悪性腫瘍患者に対するものを含む。)に係る3年以上の経験を有する専任の常勤管理栄養士が勤務していること。
がん薬薬連携では研修や照会体制整備も
連携充実加算の算定には、レジメンとその実施状況、抗がん剤の投与量、主な副作用の発現状況などを記載した文書を患者さんに交付し、他の医療機関または薬局の医師または薬剤師に提示するよう指導することが必要です。さらに、薬局薬剤師向けのレジメンに関する研修や、レジメンの開示、薬局からの照会などに応じる体制の整備なども盛り込まれたことが特徴です。この研修は、地域の医師会や薬剤師会との共同開催も可能です。
調剤報酬にも、医療機関との連携を評価する「特定薬剤管理指導加算2」が同時に設けられ、研修への年1回以上の参加などが要件に組み込まれています。すでに、こうした薬薬連携を手がけている病院、地域があり、それを踏まえた評価といえるでしょう。
ここまでのまとめ
- 摂食嚥下支援加算や入院時支援加算でさらに求められる多職種連携
- ポリファーマシー対策で薬局との退院時連携を促す加算も
- 外来がん化学療法では薬局との総合的な連携体制を評価
診療報酬の動向から、最近では医療機関の薬剤師が多職種チームのなかで活動することを促す項目が増えています。今回の改定では、その連携が地域の薬局にも広がりました。これから医療機関と薬局、また薬局間の機能分化が進むなかで、こうした薬薬連携がさらに重要な役割を担うことになると予想されます。
(参考資料)
◎厚生労働省保険局医療課「令和2年度診療報酬改定の概要」
医療系出版社勤務後、2000年に独立。薬剤師としての知識を活かしつつ、医療分野・介護分野を中心に取材を行う。
著書『福祉・介護職のための病院・医療の仕組みまるわかりブック』
『イラストで理解するケアマネのための薬図鑑』(共著)など。
マイナビ薬剤師転職サポートの流れ
-


ご登録
ご登録は1分で完了!担当のキャリアアドバイザーからご連絡を差し上げます。
-


求人のご紹介
ご希望に合った求人をご紹介!求人のポイントなど、詳細もご説明いたします。
-


面接・条件交渉
面接対策をアドバイス!また、給与交渉や面接の日程調整等を代行いたします。
-


転職成功!!
入社日の調整や手続きなど、ご入社までサポートいたします。
その他の記事
-
 PICK UP
PICK UP在宅業務と薬局機能 調剤基本料見直しによる薬局への影響は?
-
 PICK UP
PICK UP手厚くなった薬局の
「対人業務」評価の背景は? -
 PICK UP
PICK UP医療制度や薬機法との関係は?
“流れ”で考える2020年度診療報酬改定 -
 PICK UP
PICK UP薬剤服用歴の管理と
かかりつけ薬剤師機能 -
 PICK UP
PICK UP薬剤師の医師への疑義照会と
多剤併用(ポリファーマシー)対策 -
 PICK UP
PICK UP診療報酬改定で変わる薬剤師 在宅業務
同一建物居住者と単一建物診療患者 -
 PICK UP
PICK UP2018年度診療報酬改定でどう変わる?
薬剤師の現場 -
 PICK UP
PICK UP診療報酬改定で変わる薬剤師の転職市場
-
 PICK UP
PICK UP2016年度診療報酬改定概要と
医療機関・薬剤師への影響
※在庫状況により、キャンペーンは予告なく変更・終了する場合がございます。ご了承ください。
※本ウェブサイトからご登録いただき、ご来社またはお電話にてキャリアアドバイザーと面談をさせていただいた方に限ります。
「マイナビ薬剤師」は厚生労働大臣認可の転職支援サービス。完全無料にてご利用いただけます。
厚生労働大臣許可番号 紹介13 - ユ - 080554






 はじめて転職される方へ
はじめて転職される方へ